BPSD-DS-2 Vragenlijst over dementiegerelateerde gedragsveranderingen
De BPSD-DS-2 is een vragenlijst die je kunt inzetten bij het screenen en diagnosticeren van dementie bij mensen met downsyndroom.
Mensen met downsyndroom hebben al relatief jong een sterk verhoogde kans op dementie. 68-80% heeft op 65-jarige leeftijd dementie ontwikkeld. Door de verstandelijke beperking en bijkomende problematiek zijn signalen in de praktijk lastig te herkennen. De BPSD-DS-2 richt zich alleen op dementiegerelateerde gedragsveranderingen, die vaak wél vroeg en duidelijk zichtbaar zijn.
Samenvatting
-
Doelgroep
Levensfase
Mensen met downsyndroom vanaf 35 jaarFase ziektebeeld
- De BPSD-DS-2 kun je inzetten voor een nulmeting voordat er sprake is van dementie. Hierbij breng je het oorspronkelijke functioneren van de cliënt in kaart.
- Is er vervolgens een vermoeden van dementie of daadwerkelijk sprake van dementie, dan kun je de BPSD-DS-2 gebruiken voor herhaalmetingen. Hierbij stel je vast op welke gebieden en in welke mate de cliënt achteruit is gegaan.
Sector
GehandicaptenzorgOmgeving
De BPSD-DS-2 kun je in verschillende (rustige) settingen afnemen: in een behandelkamer, een kantoorruimte, maar bijvoorbeeld ook op de woning of dagbestedingslocatie van de cliënt. -
Belangrijke informatie over de uitvoering
Waar vind je de BPSD-DS-2?
De BPSD-DS-2 is beschikbaar in een papieren en digitale versie. De papieren vragenboekjes en de bijbehorende handleiding kun je bestellen bij Hogrefe Uitgevers. De digitale versie kun je gebruiken in het platform HTS.Wat komt in de BPSD-DS-2 aan bod?
De BPSD-DS bevat 52 vragen, verdeeld over 11 secties:- angstig gedrag
- slaapproblemen
- prikkelbaar gedrag
- koppig gedrag
- rusteloos en stereotiep gedrag
- agressief gedrag
- apathisch gedrag
- depressief gedrag
- psychotisch gedrag (waanideeën en hallucinaties)
- ontremd gedrag
- eet- en drinkgedrag
Er wordt steeds gevraagd naar veranderingen die de informant in de laatste zes maanden bij de cliënt heeft gezien.
Welke kennis, instructie en opleiding zijn er nodig?
- De BPSD-DS-2 wordt afgenomen door een gedragskundige of psychodiagnostisch medewerker die geschoold is in en ervaring heeft met het afnemen van soortgelijke vragenlijsten. Hij of zij bevraagt een of twee informanten.
- Informanten zijn mensen die de cliënt goed (minimaal twee jaar) kennen en zowel het oorspronkelijke gedrag als de gedragsveranderingen in de laatste zes maanden kunnen beschrijven.
- Instructies voor de afname, scoring en interpretatie van de BPSD-DS-2 staan in de handleiding die bij de vragenlijst hoort.
Welke technische, digitale of fysieke hulpmiddelen zijn er nodig?
Voor de digitale afname van de BPSD-DS-2 is een computer met internetverbinding vereist.Welke samenwerking is er nodig?
Bij de afname is samenwerking nodig tussen de interviewer (de gedragskundige of psychodiagnostisch medewerker) en de informanten (een begeleider en/of familielid).Kosten voor de cliënt
Er zijn geen directe kosten voor de cliënt. Hoe de kosten voor screening of diagnostiek worden betaald, hangt ervan af of de cliënt wel of geen Wlz-indicatie heeft, en zo wel met welke leveringsvorm.- Wlz-indicatie, leveringsvorm modulair pakket thuis of ZZP zonder behandeling: betaald vanuit de mogelijkheid tot tijdelijke behandelaanvraag.
- Wlz-indicatie, leveringsvorm ZZP met behandeling: hierbij is screening en diagnostiek inclusief.
- Geen Wlz-indicatie: betaald vanuit de reguliere zorgverzekering; dit kan ten koste gaan van het eigen risico.
-
Houdbaarheid
Kosten voor de organisatie
Tijdsduur
Afname en scoring: ongeveer 60 minutenMateriaalkosten
- Papieren vragenboekje of digitale afname
- Handleiding
De actuele materiaalkosten vind je op de website van Hogrefe Uitgevers.
Salariskosten
Afname en scoring: 60 minuten x het salaris van de persoon die de vragenlijst afneemt.Baten voor de organisatie
Dementie wordt bij mensen met downsyndroom vaak laat herkend. Begeleiders en familieleden weten dan niet wat er speelt en kunnen er niet adequaat op inspelen.Met een tijdige nulmeting en tijdige herhaalmetingen kun je dementie in een vroeg stadium vaststellen, waarna je de zorg en ondersteuning kunt aanpassen aan de veranderende behoeften en wensen van de cliënt.
Zo behoudt de cliënt een zo hoog mogelijke kwaliteit van leven. Begeleiders voelen zich door de diagnose en het daarop afgestemde ondersteuningsplan meer handelingsbekwaam, wat bijdraagt aan hun werkplezier.
Beter begrijpen
- Door de diagnose dementie is duidelijk wat er aan de hand is. Twijfels en onzekerheden worden weggenomen.
- Ook is bepaald (probleem)gedrag makkelijker te verklaren.
Geïnformeerd keuzes maken
Hoe eerder bekend is dat iemand dementie heeft, hoe eerder kan worden ingespeeld op veranderingen:Keuzes in begeleiding
- Je kunt op een andere manier contact maken en op een andere manier met de cliënt omgaan.
- Begeleiders kunnen de begeleidingsdoelen en verwachtingen ten aanzien van de cliënt bijstellen.
- Ook kunnen ze de begeleidingsstijl aanpassen.
- Verder kunnen ze inspelen op veranderingen in de omgang tussen de cliënt en zijn of haar medecliënten.
Keuzes in behandeling
- Verkeerde diagnoses en behandelingen worden voorkomen.
- De gedragskundige of arts kan met de familie bespreken wat de dementie voor de cliënt en zijn of haar toekomstperspectief betekent.
- Er kan worden ingespeeld op het verloop van de dementie en de risico’s die het met zich meebrengt.
- Er kunnen gerichte keuzes worden gemaakt over (medische) behandelingen. Bijvoorbeeld over de medicatie en of bepaalde ingrepen wel of niet meer worden gedaan.
- Ook kan alvast worden nagedacht over palliatieve zorg en het levenseinde.
Organisatorische keuzes
- Er kan worden gekeken of meer personele inzet nodig is.
- Het is duidelijk dat multidisciplinaire afstemming (afstemming tussen verschillende disciplines, zoals de gedragskundige, arts en logopedist) nodig is.
- Er kan worden gekeken of de dagbesteding en woonsituatie moeten worden aangepast.
- Ook kan worden overwogen of verhuizen naar een gespecialiseerde woning voor mensen met dementie wenselijk of nodig is.
-
Bronnen waarop de interventie is gebaseerd
- Dekker, A.D. & De Deyn, P.P. (2022). BPSD-DS-2 Vragenlijst over dementiegerelateerde gedragsveranderingen. Hogrefe Uitgevers.
- Dekker, A.D., Ulgiati, A.M., Groen, H., Boxelaar, V.A., Fopma, R., Oosterik, M., Hermelink, M., Beugelsdijk, G., Schippers, M., Henstra, H., Scholten-Kuiper, M., Willink-Vos, J., De Ruiter, L., Willems, L., Loonstra-De Jong, A.J., Coppus, A.M.W., Tollenaere, M., Van Dam, D. & De Deyn, P.P. (2021). De BPSD-DS evaluatieschaal voor dementiegerelateerde gedragsveranderingen bij mensen met downsyndroom (BPSD-DS II): optimalisatie en verdere validatie. Nederlands Tijdschrift voor de Zorg aan mensen met verstandelijke beperkingen (NTZ), 47(3), 86–105.
- Dekker, A.D., Ulgiati, A.M., Groen, H., Boxelaar, V.A., Sacco, S., Falquero, S., Carfì, A., Di Paola, A., Benejam, B., Valldeneu, S., Fopma, R., Oosterik, M., Hermelink, M., Beugelsdijk, G., Schippers, M., Henstra, H., Scholten-Kuiper, M., Willink-Vos, J., De Ruiter, L., … De Deyn, P.P. (2021). The Behavioral and Psychological Symptoms of Dementia in Down Syndrome scale (BPSD-DS II): optimization and further validation. Journal of Alzheimer’s Disease, 81(4), 1505–1527.
- Dekker, A.D., Vermeiren, Y., Beugelsdijk, G., Schippers, M., Hassefras, L., Eleveld, J., Grefelman, S., Fopma, R., Bomer-Veenboer, M., Oosterling, G.D.E., Scholten, E., Tollenaere, M., Van Goethem, G., Zu Eulenburg, C., Coppus, A.M.W. & De Deyn, P.P. (2018). De BPSD-DS evaluatieschaal voor dementiegerelateerde gedragsveranderingen bij mensen met downsyndroom. Tijdschrift Voor Gerontologie En Geriatrie, 49(5), 187–205.
- Dekker, A.D., Vermeiren, Y., Beugelsdijk, G., Schippers, M., Hassefras, L., Eleveld, J., Grefelman, S., Fopma, R., Bomer-Veenboer, M., Oosterling, G.D.E., Scholten, E., Tollenaere, M., Van Goethem, G., Zu Eulenburg, C., Coppus, A.M.W. & De Deyn, P.P. (2018). The Behavioral and Psychological Symptoms of Dementia in Down Syndrome (BPSD-DS) scale: Comprehensive assessment of psychopathology in Down syndrome. Journal of Alzheimer’s Disease, 63(5), 797–820.
- Dekker, A.D., Strydom, A., Coppus, A.M.W., Nizetic, D., Vermeiren, Y., Naudé, P.J.W., Van Dam, D., Potier, M.-C., Fortea, J. & De Deyn, P.P. (2015). Behavioural and psychological symptoms of dementia in Down syndrome: early indicators of clinical Alzheimer’s disease? Cortex, 73, 36–61.
- Zeilinger, E.L., Zrnic Novakovic, I., Komenda, S., Franken, F., Sobisch, M., Mayer, A.-M., Neumann, L.C., Loosli, S. v., Hoare, S. & Pietschnig, J. (2022). Informant-based assessment instruments for dementia in people with intellectual disability: A systematic review and standardised evaluation. Research in Developmental Disabilities, 121(104148), 148.
- Dekker, A.D. & De Deyn, P.P. (2022). BPSD-DS-2 Vragenlijst over dementiegerelateerde gedragsveranderingen. Hogrefe Uitgevers.
-
Bewijs dat de interventie werkt
De BPSD-DS-2 is ontwikkeld op basis van kennis uit wetenschappelijk (literatuur)onderzoek en ervaringen uit de praktijk. Daarna is wetenschappelijk onderzocht of de vragenlijst werkt.
Ontwikkeling en validiteit
De indruks- en inhoudsvaliditeit zijn verzekerd doordat de BPSD-DS-2 is ontwikkeld op basis van literatuuronderzoek (Dekker et al., 2015), bestaande vragenlijsten (en wat daarin ontbreekt of niet relevant is) en praktijkervaringen.De eerste versie (BPSD-DS-1) met 83 gedragsitems is onderzocht bij 281 mensen met downsyndroom, van wie 149 zonder dementie (DS), 65 met twijfelachtige dementie (DS+TD) en 67 met gediagnosticeerde dementie (DS+AD). De resultaten hiervan zijn gepubliceerd in een vakartikel (Dekker et al., 2018), dat in het Nederlands en Engels beschikbaar is.
Op basis van de resultaten en ervaringen is de vragenlijst verbeterd en ingekort naar 52 items. De tweede versie (BPSD-DS-2) is vervolgens getest bij 524 mensen met downsyndroom, van wie 292 zonder dementie (DS), 119 met twijfelachtige dementie (DS+TD) en 113 met gediagnosticeerde dementie (DS+AD). De resultaten kun je nalezen in een vakartikel (Dekker et al., 2021), waarvan zowel een Nederlandse als Engelse versie beschikbaar is, en in de handleiding (Dekker & De Deyn, 2022).
Betrouwbaarheid
Interbeoordelaarsbetrouwbaarheid
De interbeoordelaarsbetrouwbaarheid is bepaald voor elk item en voor de gehele vragenlijst op basis van n=82 mensen (15,6%), verdeeld over DS (n=52), DS+TD (n=12), DS+AD (n=18). In de onderstaande tabel uit Dekker et al. (2021) zijn de resultaten weergegeven.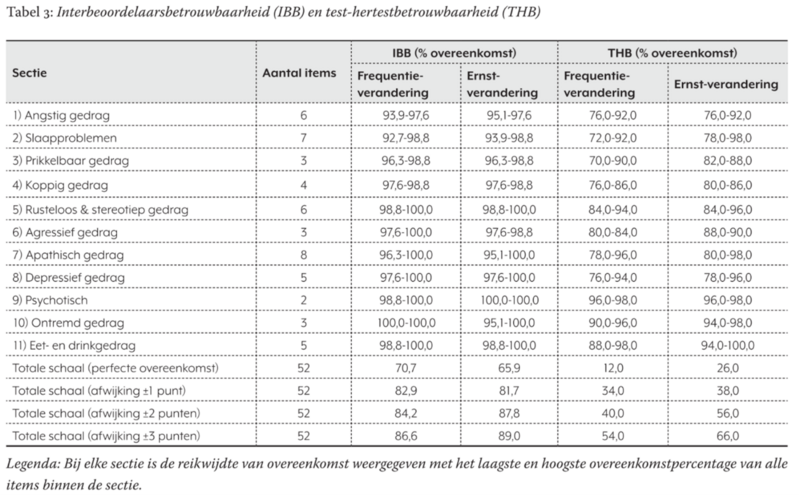
De interbeoordelaarsbetrouwbaarheid per item bleek zeer hoog, met een laagste overeenkomstpercentage van 92,7%.
Voor de totaalscore op de gehele lijst is het overeenkomstpercentage berekend voor een perfecte overeenkomst (0 punten verschil) en voor 1, 2 of 3 punten verschil tussen de twee beoordelaars. Logischerwijs was de overeenkomst lager dan voor de afzonderlijke items.
Test-hertestbetrouwbaarheid
De test-hertestbetrouwbaarheid is bepaald voor elk item en voor de gehele vragenlijst op basis van n=50 mensen (9,5%), verdeeld over DS (n=33), DS+TD (n=9), DS+AD (n=8). In de eerdere tabel uit Dekker et al. (2021) zijn de resultaten weergegeven.De test-hertestbetrouwbaarheid per item bleek lager dan de interbeoordelaarsbetrouwbaarheid, maar was met overeenkomstpercentages van minimaal 70% nog altijd voldoende hoog.
Voor de totaalscore op de gehele lijst is het overeenkomstpercentage berekend voor een perfecte overeenkomst (0 punten verschil) en voor 1, 2 of 3 punten verschil tussen de twee momenten. Logischerwijs was de overeenkomst lager dan voor de afzonderlijke items.
Interne consistentie
De interne consistentie is bepaald op basis van n=524 mensen, verdeeld over DS (n=292), DS+TD (n=119) en DS+AD (n=113). Voor alle items samen was de Cronbachs alfa 0,845 (frequentieverandering) en 0,799 (ernstverandering). De afzonderlijke items hadden Cronbachs alfa’s boven 0,839 (frequentieverandering) en 0,788 (ernstverandering). Meer informatie kun je vinden in een vakartikel (Dekker et al., 2021) en in de handleiding (Dekker & De Deyn, 2022). - Duurzaamheid
-
Licentie
Niets uit deze uitgave mag worden verveelvoudigd en/of openbaar worden gemaakt door middel van druk, fotokopie, geluidsband, elektronisch of op welke wijze dan ook, zonder schriftelijke toestemming van de uitgever.


